Torsades de Pointes
En 1966 François Dessertenne1 reportó las características de esta arritmia y propuso el término francés torsades de pointes, dicho término significa «torsión de las puntas».
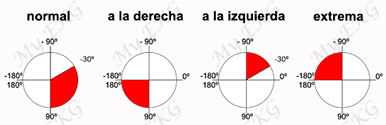
La torsades de pointes es un tipo de taquicardia ventricular polimórfica asocia a la prolongación del intervalo QTc que se caracteriza en el electrocardiograma (EKG) por una rotación continua de eje del QRS al rededor de una linea basal imaginaria.2
La torsades de pointes frecuentemente termina de manera espontánea, pero puede degenerar en fibrilación ventricular.
Etiología de la torsades de pointes
La torsades de pointes está asociada con la presencia de intervalo QT largo el cual en la población general puede estar causado por los síndromes de QT largo (SQTL) congénito o adquirido. La incidencia del SQTL adquirido es mucho más alta que la incidencia del SQTL congénito.3
El SQTL congénito tiene dos variantes genéticas: el síndrome de Romano-Ward y el síndrome de Jervell y Lange-Nielsen.
Existen muchos factores que predisponen a la prolongación del intervalo QT, por ejemplo la edad, el sexo femenino, la hipertrofia ventricular izquierda, la cardiopatía isquémica, la hipertensión, la diabetes mellitus, el hipertiroidismo, la hipercolesterolemia, la hipopotasemia, la hipocalcemia y la hipomagnesemia 3.
Sin embargo, una de las causas más frecuentes de prolongación del intervalo QTc es el uso de determinados medicamentos.3
Se han descrito más de 50 fármacos que provocan prolongación del intervalo QT. Algunos de ellos son medicinas comunes, entre ellas: antihistamínicos y descongestionantes, diuréticos, antibióticos, antiarrítmicos, antidepresivos y antipsicóticos, medicamentos para el colesterol y para la diabetes.
Cuadro clínico de la torsades de pointes
Aproximadamente el 50% de los pacientes con torsades de pointes están asintomáticos. Los síntomas más frecuentes reportados son los mareos, las palpitaciones, la hipotensión y el síncope.4
La torsades de pointes en el electrocardiograma
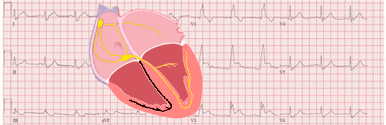
El diagnóstico de torsades de pointes se basa en sus hallazgos característicos en el EKG.
Es importante realizar un EKG de 12 derivaciones para un diagnóstico correcto, porque en alguna derivación aislada se puede observar morfología de TV monomórfica, mientras que en otras tendrá la típica morfología de torsades de pointes.
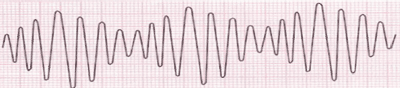
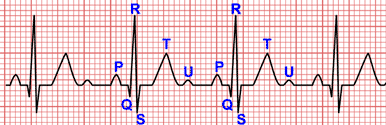
Electrocardiograma de torsades de pointes.
Electrocardiograma de torsades de pointes:
- Ciclos de 5 a 20 latidos de taquicardia de QRS ancho con FC en torno a 200-250 lpm, con intervalos R-R irregulares.
- Complejos QRS que varían de amplitud dando la impresión que “rotan” sobre la línea isoeléctrica.
- Suele ser iniciada por una extrasístole ventricular.
- En los complejos previos o posteriores a la torsades de pointes se observa un intervalo QT prolongado.
La torsades de pointes inducida por drogas frecuentemente comienza con un patrón corto-largo-corto de ciclos R-R, siendo una extrasístole ventricular (R-R corto) seguido de un QRS normal después de una pausa compensatoria (R-R largo) y otra extrasístole ventricular que normalmente cae cerca del pico de la onda T.5
Tratamiento de la torsades de pointes
El primer paso en el manejo de la torsades de pointes es prevenir su comienzo apuntando a los factores de riesgo modificables. Estos incluyen la suspensión de los fármacos que prolongan el intervalo QT y corregir la hipopotasemia, la hipocalcemia y la hipomagnesemia.4
La prolongación marcada del intervalo QT y la torsades de pointes ocurren en 3 grupos frecuentes: en los SQTL congénitos, en las formas asociadas a fármacos y en los pacientes con enfermedad avanzada del sistema de conducción que ha progresado a bloqueo cardiaco.6
Las recurrencias frecuentes de torsades de pointes son inusuales en los síndromes congénitos. En este contexto debe ser evitado el uso de las catecolaminas.6
La torsades de pointes como complicación de un bloqueo cardiaco se maneja con estimulación por marcapasos temporal seguida de estimulación por marcapasos definitivo.6
Por otra parte, en las formas inducidas por fármacos se pueden usar otras maniobras de utilidad (magnesio, potasio, estimulación por marcapasos), también se puede considerar la estimulación por marcapasos junto con betabloqueantes o lidocaina.6
En aquellos pacientes inestables o con torsades de pointes que no termina espontáneamente, o que degenera a fibrilación ventricular, se debe realizar una descarga inmediata de alta energía, no sincronizada, a dosis de desfibrilación.5 6
Referencias
- 1. Dessertenne F. La tachycardie ventriculaire à deux foyers opposés variables. Arch Mal Coeur 1966; 59: 263–272.
- 2. Napolitano C, Priori SG, Schwartz PJ. Torsade de Pointes. Drugs. 1994; 47(1): 51–65. doi: 10.2165/00003495-199447010-00004.
- 3. Van Noord Ch, Eijgelsheim M, Stricker BHCh. Drug- and non-drug-associated QT interval prolongation. Br J Clin Pharmacol. 2010; 70(1): 16–23. doi: 10.1111/j.1365-2125.2010.03660.x.
- 4. Cohagan B, Brandis D. Torsade de Pointes. [Updated 2019 Feb 17]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2019 Jan-. Available from: www.ncbi.nlm.nih.gov/books/NBK459388/.
- 5. Drew BJ, Ackerman MJ, Funk M, et al. Prevention of torsade de pointes in hospital settings: a scientific statement from the American Heart Association and the American College of Cardiology Foundation. Circulation. 2010; 121(8): 1047–1060. doi: 10.1161/CIRCULATIONAHA.109.192704.
- 6. Al-Khatib SM, Stevenson WG, Ackerman MJ, et al. 2017 AHA/ACC/HRS Guideline for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation. 2018; 138(13). doi: 10.1161/CIR.0000000000000549.