Fibrilación Auricular
La fibrilación auricular (FA) es la arritmia sostenida más frecuente en la práctica clínica.1
Consiste en una taquiarritmia supraventricular con activación eléctrica desorganizada a nivel auricular que generan pérdida de la contracción de las aurículas y éstasis de la sangre en ellas, favoreciendo la aparición de trombos, aumentando el riesgo de tromboembolismos.1
El nodo AV disminuye la cantidad de impulsos trasmitidos a los ventrículos, produciéndose una estimulación ventricular absolutamente irregular con frecuencia cardiaca inferior a la frecuencia auricular.
Sintomatología de la fibrilación auricular
Los síntomas relacionados con los episodios de fibrilación auricular son variables y no se limitan a las típicas palpitaciones, incluso los síntomas inespecíficos, como la fatiga, suelen ser más frecuentes.2
El 90% de los pacientes con FA describen síntomas de gravedad variable. Se pueden producir episodios de fibrilación auricular asintomática, incluso en los pacientes sintomáticos.2
La presencia o ausencia de síntomas no está relacionada con la incidencia de ictus, embolia sistémica o mortalidad. Sin embargo, los síntomas afectan a la calidad de vida del paciente.2
Recomendaciones para el diagnóstico de la fibrilación auricular
En pacientes sin antecedentes conocidos de fibrilación auricular, se recomienda que se realice el diagnóstico inicial mediante la interpretación visual de las señales electrocardiográficas por un médico, independientemente del tipo de ritmo o dispositivo de monitorización.1
En pacientes con un dispositivo de ritmo intracardíaco capaz de diagnosticar FA, como un cable de marcapasos auricular, el diagnóstico de FA solo debe realizarse después de que se confirme visualmente mediante la revisión de los trazados intracardíacos para excluir artefactos de señal y otras arritmias.1
Para los pacientes que han tenido un evento tromboembólico sistémico sin antecedentes conocidos de FA y en quienes se busca la máxima sensibilidad para detectar FA, es razonable un monitor cardíaco implantable.1
Fibrilación auricular en el electrocardiograma
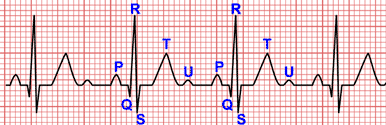
El electrocardiograma de la fibrilación auricular se caracteriza por por presentar intervalos R-R completamente irregulares.
Se le llega a denominar la arritmia por excelencia, pues los intervalos R-R son irregulares sin seguir ningún patrón.
Además, al existir una estimulación auricular caótica no existen ondas P. Aunque se pueden observar ondas auriculares pequeñas con morfologías variable, denominadas ondas f (de fibrilación).
La conducción a los ventrículos se realiza por el sistema de conducción normal, por lo que los complejos QRS son estrechos, salvo otras alteraciones (bloqueo de rama, vía accesoria) o conducción aberrante (ver fenómeno de Ashman).
Electrocardiograma de la fibrilación auricular
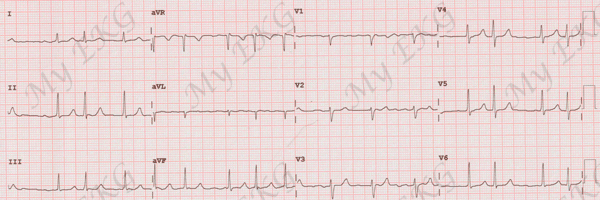
- Intervalos R-R totalmente irregulares.
- Ausencia de ondas P. Pueden verse ondas pequeña e irregulares denominadas ondas f (de fibrilación).
- Complejos QRS de morfología similar a los complejos QRS del ritmo sinusal.
Frecuencia cardiaca
La frecuencia cardiaca en la fibrilación auricular es muy variable en esta arritmia.
En pacientes sin tratamiento antiarrítmico, es frecuente que se presente con frecuencias cardiacas elevadas, mientras que con un tratamiento ajustado, la FA suele cursar con frecuencias dentro de la normalidad o incluso con bradicardias.
Fibrilación auricular con respuesta ventricular rápida:
Cuando la fibrilación auricular cursa con una FC mayor de 110 lpm suele ser porque el paciente no tiene tratamiento, este no está optimizado, o por descompensación de otra patología (infección respiratoria, anemia, hipoxemia).
En los pacientes con FA permanente aparece en los mismos casos que la taquicardia sinusal en pacientes normales.
Fibrilación auricular con respuesta ventricular lenta:
Suele observarse en pacientes con exceso de tratamiento y en alteraciones del nodo auriculoventricular. Cuando la FC es muy lenta o hay pausas prolongadas hay que sospechar un bloqueo AV de alto grado.
Si en el electrocardiograma encontramos FA con respuesta ventricular lenta y complejos QRS rítmicos, se debe sospechar fibrilación auricular con bloqueo AV completo con ritmo de escape (ver fibrilación auricular y bloqueo AV completo).
Clasificación de la fibrilación auricular
Tomado de las 2023 ACC/AHA/ACCP/HRS Guideline for the Diagnosis and Management of Atrial Fibrillation y de las 2024 ESC Guidelines for the management of atrial fibrillation.1 2
- Primer diagnóstico de fibrilación auricular: primer episodio de FA, sea cual sea la duración, la gravedad o los síntomas relacionados.
- Fibrilación auricular paroxística: cesa espontáneamente en los primeros 7 días desde su inicio o o con la ayuda de una intervención.
- Fibrilación auricular persistente: duración superior a 7 días.
- Fibrilación auricular persistente de larga duración: se define arbitrariamente como la FA continua de al menos 12 meses de duración pero en la que el control del ritmo sigue siendo una opción de tratamiento en pacientes seleccionados, lo que la distingue de la FA permanente.
- Fibrilación auricular permanente: es aquella en la que no se realizan más intentos de restablecer el ritmo sinusal.
En pacientes con FA permanente en los que se adopte una estrategia de control del ritmo, se redefine como fibrilación auricular persistente de larga duración.
Tratamiento de la fibrilación auricular
Una vez que se desarrolla la FA, hay tres procesos asistenciales importantes que deben abordarse específicamente con todos los pacientes y alinearse con sus objetivos terapéuticos:1
- Evaluación y tratamiento del riesgo de ictus, si procede.
- Optimización de todos los factores de riesgo modificables.
- Tratamiento de los síntomas mediante estrategias de control de la frecuencia y el ritmo que tengan en cuenta la carga de FA en el contexto de las necesidades de cada paciente.
Prevención de ictus o tromboembolismos
La fibrilación auricular es un importante factor de riesgo de tromboembolia, independientemente de el tipo de fibrilación auricular.1 2
Si no se trata, y dependiendo de otros factores específicos del paciente, el riesgo de ictus isquémico en la fibrilación auricular se multiplica por cinco, y uno de cada cinco ictus está asociado a la fibrilación auricular.2
Por lo tanto, el enfoque por defecto debería ser proporcionar anticoagulación oral a todos los pacientes, con alto riesgo de ictus o tromboembolia.1 2
Los antiagregantes plaquetarios (aspirina o aspirina en combinación con clopidogrel) no estan recomendados para la prevención del ictus en la fibrilación auricular.1 2
La escala CHA2DS2-VASc se considera la puntuación de riesgo más validada y más popular para determinar el riesgo ictus o tromboembolismos en la fibrilación auricular.1 2
La inclusión del género complica la práctica clínica tanto para los profesionales como para los pacientes, por lo que las ESC Guidelines1 2 han implementado de manera efectiva la escala CHA2DS2-VA (escluyendo el género) para la evaluación del riesgo de ictus.
Todo paciente con fibrilación auricular o flutter auricular, con escala CHA2DS2-VASc de 2 o más puntos en hombres, 3 puntos en mujeres, o 2 puntos de la escala CHA2DS2-VA, debe recibir anticoagulación oral, salvo que presente contraindicaciones.1 2
Actualmente se acepta como objetivo mantener la FC en reposo inferior a 110 lpm. Solo en casos donde persista la clínica se deberá intentar un cont ol más estricto (menor de 80 lpm).2
Estrategia de control de la frecuencia en la fibrilación auricular

Fibrilación auricular con respuesta ventricular rápida a 120 lpm
El control de la frecuencia es una estrategia adecuada para muchos pacientes con FA.1
El control de la frecuencia cardiaca está indicado como tratamiento inicial en el contexto agudo, en combinación con terapias de control del ritmo, o como única estrategia de tratamiento para controlar la frecuencia cardíaca y reducir los síntomas.2
Disminuir la frecuencia cardiaca a menudo es suficiente para mejorar los síntomas relacionados con la FA.
Estrategia de control de ritmo en la fibrilación auricular
La estrategia de control del ritmo se refiere a las tratamientos dedicadas a restaurar y mantener el ritmo sinusal. Estos tratamie dntos incluyen la cardioversión, los medicamentos antiarrítmicos o la ablación percutánea con catéter.2
Ante un paciente con FA es importante decidir entre el control del ritmo o de frecuencia, pero es fundamental reconocer que la decisión tiene matices, puede evolucionar con el tiempo y que las dos estrategias no son necesariamente excluyentes.1
La principal razón para considerar el tratamiento de control del ritmo a largo plazo es la reducción de los síntomas de la fibrilación auricular.1 2
En aquellos pacientes que presentan tanto fibrilación auricular como reducción de la función del ventrículo izquierdo o que desarrollan una reducción de la función del VI tras un diagnóstico inicial de FA, en los que no se observa ninguna causa identificable también es recomendable la estrategia de control de ritmo.1
Cardioversión eléctrica
Hasta las recientes 2024 ESC Guidelines for the management of atrial fibrillation2 se solía considerar cardioversión cuando la duración definitiva de la fibrilación auricular era inferior a 48 horas.
Según estas nuevas guías:
No se recomienda la cardioversión si la duración de la fibrilación auricular es superior a 24 horas, a menos que el paciente haya recibido al menos tres semanas de anticoagulación o se realice una ecocardiograma transesofágico para excluir la presencia de un trombo intracardiaco.2
En pacientes con más de 24 horas de fibrilación auricular que vayan ser sometidos a una cardioversión, ya sea eléctrica o farmacológica, es requerida la anticoagulación desde al menos 3 semanas antes del procedimiento.2
En pacientes agudos o cuando es necesaria una cardioversión temprana, se puede realizar una ecocardiograma transesofágico (ETE) para excluir trombos intracardiacos antes de la cardioversión.1 2
En caso de detección de trombo, se debe instaurar anticoagulación durante un mínimo de 4 semanas, seguida de repetición del ETE para asegurar la resolución del trombo.2
La anticoagulación oral se debe continuar durante al menos 4 semanas tras la cardioversión.1 2
En estos pacientes, la decición de continuar con anticoagulación oral definitiva se tomará en función del riesgo de tromboembolia y no del resultado de la cardioversión.1 2
Ablación por catéter de la fibrilación auricular
La ablación por catéter de la fibrilación auricular es una técnica invasiva cuyo objetivo es curar la FA. Es el tratamiento con mejores resultados para preservar el ritmo sinusal a largo plazo, aunque pueden aparecer recurrencias tardías.
Está indicada sobre todo en pacientes con fibrilación auricular paroxística sintomática, con aurículas normales y función sistólica dentro de la normalidad. También en pacientes con FA persistente sintomática pese a tratamiento con antiarrítmicos.
Casos especiales de fibrilación auricular
Artículo relacionado: Casos especiales de FA.
Los pacientes con fibrilación auricular pueden presentar, además, otros tipos de arritmias cardiacas. Por ejemplo, un bloqueo AV completo, conducción de la FA por la vía accesoria en el Wolff-Parkinson-White o aparecer en el contexto de enfermedad del nodo sinusal como síndrome de bradicardia-taquicardia.
Es importante conocer las características de la fibrilación auricular combinada con otros trastornos del ritmo cardiaco.
Fibrilación auricular y bloqueo AV completo
Ausencia de ondas P o presencia de ondas f con complejos QRS rítmicos acompañados de bradicardia significativa. La morfología de los complejos QRS depende de la localización del ritmo de escape.
Fibrilación auricular y síndrome de Wolff-Parkinson-White
Los estímulos de la FA en los pacientes con síndrome de Wolff-Parkinson-White son conducidos mayoritariamente a través de la vía accesoria, lo que produce una taquicardia, cuya principal característica es la presencia de complejos QRS anchos y arrítmicos.
Debido a las frecuencias ventriculares elevadas puede degenerar en taquicardia ventricular o fibrilación ventricular.
Es una urgencia médica y requiere cardioversión eléctrica urgente.
Síndrome de bradicardia-taquicardia
La fibrilación auricular puede aparecer en el contexto de una enfermedad del nodo sinusal tras pausas sinusales significativas. Suele ser autolimitada y ser seguida de otra pausa sinusal prolongada.
A este hallazgo se le denomina síndrome de bradicardia-taquicardia y es sugestivo de enfermedad del nodo sinusal.
Ampliar información en: Casos especiales de FA.
Referencias
- 1. Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS Guideline for the Diagnosis and Management of Atrial Fibrillation: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2023; 149(1). doi: 10.1161/CIR.0000000000001193.
- 2. Van Gelder IC, Rienstra M, Bunting KV, et al. 2024 ESC Guidelines for the management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS): Developed by the task force for the management of atrial fibrillation of the European Society of Cardiology (ESC), with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. Endorsed by the European Stroke Organisation (ESO). Eur. Heart J. 2024; 45(36): 3314–3414. doi: 10.1093/eurheartj/ehae176.